by INNOS | Abr 30, 2024 | Blog, Noticias
Por: Equipo de pensadores INNOS.
El pasado 23 de abril, la Superintendencia de Industria y Comercio (SIC) por medio de la Resolución 20049, concedió la primera licencia obligatoria sobre una patente de invención en Colombia, otorgada a favor del Ministerio de Salud y Protección Social, teniendo como fundamento la declaratoria de interés público. La patente objeto de licencia obligatoria protege el principio activo del producto Dolutegravir, medicamento para el tratamiento del VIH. El otorgamiento de esta licencia obligatoria tiene diferentes implicaciones que a su vez generan algunas consideraciones e interrogantes.
La licencia obligatoria otorgada tuvo como fundamento la declaratoria de interés público, sin embargo, se presentaron diferentes posiciones (actores del ecosistema de innovación en salud) durante el trámite en el Ministerio, acerca de si las razones para llegar a dicha conclusión realmente eran fundamentadas o no. Dentro de las principales razones, el Ministerio adujo al incremento de población extranjera (venezolana) en Colombia, como elemento clave para la propagación del VIH y en consecuencia consideró esto como un elemento determinante para declarar el interés público. Adicionalmente, la existencia o no de otros medicamentos, las aparentes condiciones de restricción o limitación de acceso al medicamento entre otros, son aspectos que no quedaron del todo claros y fueron motivo de interrogantes y consideraciones por parte algunos actores del ecosistema de innovación en salud, principalmente de cara a futuras situaciones para la declaratoria de interés público.
La aplicación de una licencia obligatoria se había intentado en años anteriores en Colombia, a través de algunos casos que requirieron en su momento profundos análisis y discusiones. El primer caso de licencia obligatoria, basado en el Dolutegravir, se otorga, dejando algunas inquietudes y consideraciones en el ambiente, acerca de si existió un real acercamiento previo con el titular de la patente para buscar una licencia voluntaria, así como sobre el rápido proceso de declaratoria de interés público y posterior otorgamiento de la licencia. También ha quedado poco clara la diligencia del Ministerio y los logros concretos que debieren formar parte de su gestión para atender la situación de salud que se quiere atender tales como los programas de atención primaria, prevención y promoción de la salud sexual para VIH, las gestiones ante el gobierno de la república de Venezuela y organismos multilaterales para asumir con su apoyo la construcción de respuestas a la problemática, etc.
La utilización de las licencias obligatorias se contempla en la normativa de Propiedad Industrial como un mecanismo disponible, de uso excepcional, precisamente para mantener la solidez del sistema de propiedad intelectual, resguardando los derechos de los titulares de propiedad intelectual, por lo que su aplicación, por primera vez en Colombia, esperaría contar con un completo análisis, discusión y fundamento, ya que al dejar interrogantes o posibles consideraciones sobre su objetividad, podría generar un mensaje de incertidumbre sobre la seguridad jurídica de titulares de derechos de patentes en Colombia.
La licencia otorgada faculta al Ministerio de Salud y Protección Social para fabricar en Colombia, así como para importar productos con el principio activo del Dolutegravir, protegido a través de la patente. Esta facultad implica que el Ministerio no solo podría fabricar el medicamento en el país, sino también recurrir a terceros de otros países para traer el medicamento a Colombia.
Los términos sobre el alcance de la licencia obligatoria, incluyendo la fijación del monto a pagar al titular de la patente, fueron objeto de discusión por la parte interesada (titular de la patente) durante el trámite, dejando también algunas inquietudes sobre la forma de calcular dicho monto.
El otorgamiento de esta licencia obligatoria en Colombia, no solo genera consecuencias en el país, sino a nivel regional y global, ya que de llegar a encontrarse más adelante, que la aplicación de esta licencia, tuvo falta de razones realmente objetivas o un insuficiente análisis de fundamento, se estaría enviando un mensaje de debilitamiento al sistema de propiedad intelectual, que podría a su vez repercutir en un llamado de desaliento para las actividades de investigación y desarrollo (I+D+i) del sector farmacéutico, dispositivos médicos, health-tech, tanto a nivel nacional como internacional, así como a los procesos de transferencia de tecnología, ya que la propiedad intelectual actúa como elemento clave de protección y de incentivo para generar mayor producción intelectual en beneficio del sector salud. Resultará fundamental seguir el desarrollo y evolución tanto de los indicadores de resultados en salud que soportarían la medida así como del despliegue real en el que la misma se aplique.

by INNOS | Abr 30, 2024 | Blog, Blog Electoral, Noticias
El pasado 24 de abril el gobierno nacional presentó una nueva versión del proyecto para reformar el sistema de salud colombiano. Este documento, que resultó sorpresivo para algunos sectores, fue anunciado como producto de una concertación con ACEMI y con un grupo de 5 EPS: Nueva EPS, Salud Total, Sura, Mutualser y Coosalud. Estas dos últimas, representando a Gestarsalud, según el comunicado. Dada la importancia de este acuerdo entre dos partes que han estado en permanente debate y tensión durante el último año y medio, presentamos un breve análisis comparativo de esta propuesta.
Lo primero es resaltar que el nuevo proyecto es mucho más corto. Tiene solo 47 artículos, frente a los 124 del que fue aprobado en plenaria de la Cámara de Representantes en diciembre de 2023 y presentado a la comisión 7ª del Senado en marzo de este año.
En la parte inicial no hay cambios importantes. El objeto del proyecto y la definición del aseguramiento social en salud son prácticamente idénticos en la nueva propuesta. Luego el documento publicado esta semana, se enfoca en el modelo de salud preventivo, predictivo y resolutivo basado en APS (Artículo 3), con lo cual sintetiza varios artículos del PL 339 y se enfoca en la definición y características del modelo de atención sin detenerse en explicar la APS. Desde el artículo 4 la propuesta nueva desarrolla el tema de gobernanza, rectoría y dirección. Allí el principal cambio es que se adicionó un tercer parágrafo en el que se precisa la definición desde Minsalud, de las políticas de Calidad en Salud y su Plan Decenal de mejoramiento de la calidad. No hay otros cambios sustanciales en este componente.
Desde este punto se resalta que no se incluyen: la Comisión Intersectorial Nacional de Determinantes Sociales de Salud y Salud Pública, ni las Comisiones Intersectoriales Departamentales, Distritales y Municipales de Determinantes Sociales de Salud y Salud Publica. Se conserva el Consejo Nacional de Salud, con idéntica conformación. Se eliminaron los parágrafos, pero las funciones se conservaron idénticas. En la propuesta nueva se adicionaron a este punto dos parágrafos referidos a la reglamentación de la conformación y a la secretaría técnica del Consejo.
- En el artículo 6 se define el Sistema Público Unificado e Interoperable de Información en Salud (artículos 75 a 77 del PL 339). Aunque no hay cambios en su definición, se omiten en el proyecto nuevo los artículos sobre su organización, diseño y desarrollo; los cuales serán seguramente, objeto de debate y reglamentación futuras. El artículo 7 aborda los trámites ante el INVIMA uniendo lo que estaba en los artículos 92 y 93 del anterior proyecto. No hubo cambios en este asunto. El proyecto nuevo omitió lo que estaba en el artículo 94 referente al fortalecimiento del INVIMA.
- El artículo 8 se dedica a la obligatoriedad de las cotizaciones y aportes al sistema. Se unieron los artículos 56 y 57 sin cambios en su contenido. De forma similar ocurre con los artículos 9, 10 y 11 que retoman íntegramente el contenido de los artículos 58, 59 y 60 anteriores, referentes a la ADRES, sus funciones, los recursos que administra y su destinación. Todas se incluyeron en la nueva propuesta sin cambios.
- El Fondo Único Público de Salud (artículo 12) no tiene cambios con respecto al artículo 62 que describía su organización en el PL 339. No hubo cambios tampoco en la Cuenta de Atención Primaria en Salud que recogió lo dispuesto en el antiguo artículo 63. En cuanto al artículo 14 que trata de la Cuenta de fortalecimiento de la red pública hospitalaria, no hubo ningún cambio frente a lo que se incluía en el PL 339.
- Se describe el Manejo y Destinaciones de los demás recursos del Fondo Único Público de Salud, en el artículo 15. Allí se incluyeron dos usos que no estaban en el proyecto anterior:
- Pago de remuneración a las Gestoras de Salud y Vida
- Pago de incentivos para los prestadores de mediana y alta complejidad y Gestoras de Salud y Vida.
Los demás usos de los recursos continuaron sin cambios.
- Tampoco se observan cambios sobre la Unidad de Pago por Capitación. No se modificaron las condiciones para su definición anual por parte del Ministerio, ni su destinación. El artículo siguiente referente a la gestión del pago por la prestación de servicios de salud, recoge de exactamente lo que estaba en el artículo 68 (acuerdos de voluntades). Lo anterior se repite en el artículo 18 sobre la autorización de pago de servicios y lo que estaba planteado en el artículo 69 del PL de 2023.
- El artículo 19, de los servicios sociales complementarios en salud, tuvo un cambio porque se adicionó un parágrafo sobre la prescripción de un cuidador para la atención integral de una persona que lo requiera. No hubo cambios tampoco en lo que dispone el artículo 20 en cuanto a las prestaciones económicas que reconoce el sistema de salud. En el artículo 21 se abordan los créditos blandos a IPS, lo cual estaba en el artículo 74, sin ningún cambio.
La nueva propuesta abre el Título IV: Organización de los servicios de salud y su Capítulo I: Gestoras de salud y vida, con el artículo 22 que se refiere a la Transformación de las Entidades Promotoras de Salud (EPS). En este artículo se adicionó el siguiente texto:
“Podrán transformarse en Gestoras de Salud y Vida, las Entidades Promotoras de Salud (EPS) que presenten un plan de saneamiento de pasivos aprobado por la Superintendencia Nacional de Salud, en los términos definidos en el artículo 23, y cumplan con las condiciones que establezca el Ministerio de Salud y Protección Social en relación con indicadores de satisfacción al usuario y resultados en salud” …
Esto no estaba en el PL 339.
Los parámetros de cumplimiento que se definen para las nuevas Gestoras (9 en total) permanecieron sin cambios. En el artículo 22 se eliminó el parágrafo 4 que disponía:
“Las Entidades Gestoras de Salud y Vida que al momento de la expedición de la presente ley presentan integración vertical en la mediana y alta complejidad, tendrán un plazo máximo de dos (2) años para cumplir con la disposición.”
- El artículo 23 dispone las Condiciones para la transformación de las Entidades Promotoras de Salud. Este asunto se desarrollaba en el artículo 50 transitorio, del anterior PL.
- El siguiente artículo (24) es el que se ocupa de la Naturaleza y funciones de las Gestoras de Salud y Vida. No se introdujeron modificaciones a las 25 funciones de las nuevas Gestoras. Solo se incluyó un parágrafo referente a la definición de buenas prácticas de gobierno corporativo de las Gestoras, su rendición de cuentas y presentación de resultados.
- En el artículo 25 se describen las condiciones de remuneración de las Gestoras de Salud y Vida. Se dispone que se asignará el 5% de la UPC a las Gestoras. En el proyecto anterior este porcentaje de la UPC se tomaba de la correspondiente a la atención de mediana y alta complejidad y se incluía un 3% adicional como incentivo por resultados. Este pago por resultados se conservó igual en la nueva propuesta. En el mismo artículo 25 se adicionó que, de existir incumplimiento de los estándares de gestión, se reducirá hasta el 30% sus ingresos y, que, en caso de reincidencia en dos periodos consecutivos, la Gestora será objeto de medida de supervisión especial por parte de la Superintendencia.
- A partir del artículo 26 inicia el capítulo dedicado a las Redes integrales e Integradas Territoriales de Servicios de Salud, comenzando por su definición:
…conjunto de organizaciones que prestan servicios sanitarios con calidad, equidad, integralidad y continuidad de manera coordinada y eficiente, con orientación familiar y comunitaria, a una población ubicada en un espacio territorial determinado buscando el logro de los resultados en salud (artículo 26).
En ese mismo artículo 26 se menciona como estarán integradas las redes:
Estas Redes tendrán un nivel primario de atención el cual se conformará a través de los Centros de Atención Primaria en Salud (CAPS). Al respecto, los CAPS se definen como unidades polifuncionales (artículo 29) de carácter público, privado y mixto.
Su financiación dependerá por oferta con recursos provenientes de la Cuenta de Atención Primaria. Su objetivo es convertirse en el primer contacto de la población con el sistema de salud, así desarrollarán los siguientes procesos:
- Adscripción poblacional: “todas las personas, sus familias y hogares deberán estar adscritos” (artículo 30). Esta adscripción se basa en criterios de contigüidad, cercanía y accesibilidad geográfica.
- Administración y atención al ciudadano.
- Prestación de servicios de salud y vigilancia en salud pública, contribuyendo a la ejecución de los programas de salud pública, en especial, los eventos de interés en salud pública, salud mental, seguridad alimentaria y nutricional, salud sexual y reproductiva.
- Gestión intersectorial y participación social.
- Y articulación con las Gestoras de Salud y Vida que en conjunto coordinarán el sistema de referencia y contrarreferencia a través del Sistema Público Unificado e Interoperable de Información en Salud – SPUIIS.
Del sistema de referencia y contrarreferencia se define como:
“El sistema de referencia y contrarreferencia a través del Sistema Público Unificado e Interoperable de Información en Salud – SPUIIS” (Artículo 30).
Es importante que las Gestoras de Vida deberán contar con una plataforma de información y comunicación interoperable en línea que resuelva la referencia y contrarreferencia de pacientes de manera eficiente y oportuna y permita tener la trazabilidad del caso.
- Como parte esencial de sus funciones, el artículo 29 hace hincapié en que: donde no haya Gestoras de Salud y Vida los CAPS asumirán sus funciones. El Minsalud tiene un año para reglamentar la conformación, tipologías, localización, funcionamiento de estos centros.
En lo territorial, se entiende que las Redes tendrán sus pares en lo territorial por medio de “la Red Integral e Integrada Territorial de Servicios de Salud”. Igualmente, se crearán unas Unidades Zonales de Planeación y Evaluación a través de la celebración de convenios con los CAPS. Las funciones serán:
- Mecanismos para la verificación y control de metas, incentivos.
- Establecer métodos de auditoría.
- Supervisión y evaluación será realizada por la Gestoras de Salud y Vida.
También, analizarán periódicamente las actividades y recursos ejecutados por cada municipio o localidad que supervisan para cumplir la responsabilidad de la Atención Primaria (Artículo 32).
Para financiar las unidades zonales de planeación y evaluación en salud “se destinará hasta el 1% del presupuesto asignado por la Administradora de los Recursos del Sistema de Salud – ADRES, del valor anual calculado para cubrir la atención en salud de la población, en cada entidad territorial según reglamentación que expida el Ministerio de Salud Protección Social” (Artículo 32).
Así mismo, los establecimientos farmacéuticos que se encargan de dispensar los medicamentos o tecnologías son reconocidos como servicios de salud y por lo tanto harán parte de las Redes.
Por otro lado, Minsalud y la Supersalud implementarán un sistema de monitoreo del desempeño, la calidad y la garantía de acceso efectivo a los servicios de salud de las Redes Integrales e Integradas Territoriales de Servicios de Salud – RIITSS.
Estas redes territoriales están determinadas por los siguientes criterios:
- Modelo de atención.
- Organización y gestión.
- Rectoría y Gobernanza de la red.
- Sistema de asignación e incentivos.
- Resultados
Con relación al anterior capítulo surgen algunas dudas:
- Si se compara con el documento anterior que no alcanzó a discutirse en la Comisión séptima de Senado, no cambia mucho al modelo de territorialización propuesto, así:
- Se mantienen las zonas e igualmente la estructura de los CAPS no cambia mucho, pues asumirían los servicios de atención y su distribución seguiría haciéndose bajo los criterios de contigüidad, cercanía y accesibilidad geográfica.
Al respecto, no es claro cuál sería el monto y de dónde saldrían los recursos para comenzar a desarrollar los Centros. De pronto, esta idea sería funcional en territorio, pero en las ciudades principales sería complejo pues estas entidades territoriales concentran un número importante de personas.
- Proponen que el proceso de implementación de algunos de los artículos no supere los 12 meses.
- No mencionan como funcionaría la interoperabilidad del sistema. En este caso, el articulado es el mismo del anterior proyecto de ley.
En el artículo 37 inicia el Título V, que se ocupa del Personal de Salud. El nuevo texto presenta un programa de becas destinado a cubrir los costos de pregrado y posgrado para profesionales de la salud en áreas médico-quirúrgicas y de salud pública. Este programa priorizará a estudiantes y profesionales de la salud provenientes de áreas específicas, como los municipios PDET y las ZOMAC, así como municipios de categorías 4, 5 y 6, y a las víctimas del conflicto armado, buscando aumentar el acceso a profesionales de regiones apartadas. Los beneficiarios de estas becas deberán retribuir el mismo tiempo de duración del estudio con trabajo remunerado en regiones que requieran personal de salud.
Además, se establecen disposiciones sobre el régimen laboral de los servidores públicos de la salud, como la libre remoción y nombramiento y la carrera administrativa. El texto se refiere a algunas normas del régimen laboral de las Instituciones de Salud del Estado (ISE), incluyendo la regulación de la jornada laboral, la remuneración, la conservación de derechos laborales, y la vinculación de empleados públicos de otras ISE. También se mencionan aspectos relacionados con los trabajadores de instituciones privadas y mixtas del sector salud, como incentivos salariales, sistemas de bienestar social y criterios técnicos de seguridad y salud en el trabajo.
Así mismo, se abre la posibilidad de vincular especialistas médico-quirúrgicos en casos de escasez de oferta en determinadas especialidades, garantizando condiciones laborales dignas y justas. Se menciona que, en caso de prestación de servicios que se consideren laborales, los especialistas deberán ser vinculados mediante contrato de trabajo.
- En relación con la IVC (Título VI), el texto menciona la delimitación y el fortalecimiento de las funciones de la Superintendencia Nacional de Salud. El nuevo articulado le otorga a la SNS atribuciones como el levantamiento del velo corporativo, la presunción de responsabilidad solidaria, el embargo de bienes y funciones jurisdiccionales. Esto implica que tendrá facultades para examinar la estructura legal de entidades jurídicas y naturales para identificar a los beneficiaros reales y determinar su responsabilidad en actos que perjudiquen la salud; establecer responsabilidad conjunta de controlantes, socios y aportantes y beneficiarios; congelar activos pertenecientes a estos; y conocer y resolver procesos de insolvencia, reorganización, liquidación, entre otras.
- En el apartado correspondiente a Disposiciones Generales (Título VII), se mencionan beneficios específicos para las comunidades indígenas, negras, afrocolombianas, raizales, palqenqueras y Rom, reconociendo el derecho constitucional a la consulta y consentimiento libre, previo e informado, y la regulación de la salud intercultural. El texto faculta al presidente de la República para expedir normas con fuerza de ley que reglamenten la adecuación de los servicios de salud en estos territorios, garantizando la prestación de servicios de salud en el marco del nuevo Sistema de Salud.
- También se establece que los regímenes especiales y exceptuados, como los de las Fuerzas Militares, Policía Nacional, Magisterio, Ecopetrol y Universidades estatales, continúan vigentes y se excluyen de las disposiciones de la nueva ley.
- El título de Disposiciones Transitorias (Título VIII), se refiere al régimen de transición y evolución hacia el nuevo Sistema de Salud. En primer lugar, se menciona que el proceso de implementación del nuevo sistema de salud se llevará a cabo de manera gradual, asegurando que los tratamientos médicos y las consultas con especialistas no se vean interrumpidos. Las personas con enfermedades crónicas, de alto costo, raras o huérfanas, deberá garantizárseles la continuidad del servicio y seguirán siendo atendidas por las mismas Instituciones Prestadoras de Salud (IPS) que venían brindándoles atención.
- Además, aquellas EPS que no se conviertan en Gestoras de Salud y Vida coordinarán una transición ordenada de su población hacia el nuevo sistema de aseguramiento social en salud. Durante un período de transición de dos años, las EPS continuarán operando bajo las normativas del Sistema General de Seguridad Social en Salud, mientras que el Ministerio de Salud avanzará en la territorialización de las EPS y en la reglamentación necesaria para el funcionamiento del nuevo sistema en un plazo máximo de seis meses.
- Por su parte, se permitirá a las EPS acordar con el Gobierno Nacional, la ADRES y las entidades territoriales la subrogación de contratos con redes de prestación de servicios de salud, así como participar en la organización y provisión de servicios en los Centros de Atención Primaria en Salud. Asimismo, se facilitará la venta de infraestructura de servicios de salud para garantizar una transición ordenada. Los trabajadores de las EPS tendrán prioridad para ser vinculados en los Centros de Atención Primaria en Salud, y la ADRES estará autorizada para realizar giros directos a los prestadores de servicios de salud contratados en la red de las EPS, todo ello con el objetivo de asegurar una transición hacia el nuevo sistema de salud.
- Finalmente, se menciona que las Empresas Sociales del Estado (ESE) se transformarán gradualmente en Instituciones de Salud del Estado (ISE). Las ISE tendrán un enfoque social y sin ánimo de lucro, con el objetivo de garantizar la atención integral y oportuna a la población. Contarán con autonomía administrativa y patrimonio propio, y sus recursos serán administrados por la ADRES.
Conclusiones:
El nuevo proyecto retoma en su gran mayoría lo propuesto en el PL 339 que recientemente fue archivado en la Comisión Séptima del Senado, antes de iniciar su discusión.
- Este articulado, mucho más corto, se puede interpretar como una síntesis del anterior proyecto que no introduce modificaciones de fondo. Por ello surgen nuevamente preguntas sobre lo que se espera de este proyecto. Algunas cuestiones vienen desde hace más de un año:
- ¿Cómo serán los procesos de territorialización para desarrollar el nuevo modelo?
- ¿Cómo se va a garantizar la continuidad de la atención de las personas, especialmente de las que tienen una enfermedad crónica, huérfana o de alto costo?
- Es evidente que se requieren nuevos recursos, dados los análisis recientes sobre la suficiencia de la UPC, pero ¿de dónde va a salir la plata que hace falta?
- Es importante la intención de fortalecer las funciones de IVC. No obstante ¿cómo y en cuánto tiempo se va a conseguir este fortalecimiento institucional?
- ¿Por qué se excluyeron los regímenes especiales? (nuevamente)
- ¿Es suficiente el periodo de transición propuesto para implementar los cambios?
- En este sentido, parece muy corto y todavía con muchas incertidumbres cómo se asumirá el cambio de funciones de EPS a GSV y cómo entran las demás entidades a asumir los compromisos durante la transición. Esto incluye labores de prestación de servicios, coordinación entre instituciones y todos los procesos administrativos que implican.
- ¿Cómo llegaron gobierno y EPS a esta concertación y por qué no hay cambios drásticos frente al proyecto del gobierno que había sido aprobado en sus dos primeros debates en el legislativo?

by INNOS | Abr 3, 2024 | Blog, Blog Electoral, Noticias
A partir del Webinar convocado por INNOS, la comunidad de pacientes expresa profunda preocupación ante la intervención de Sanitas EPS, la cual está generando incertidumbre y desde ya repercusiones significativas en el sistema de salud colombiano.
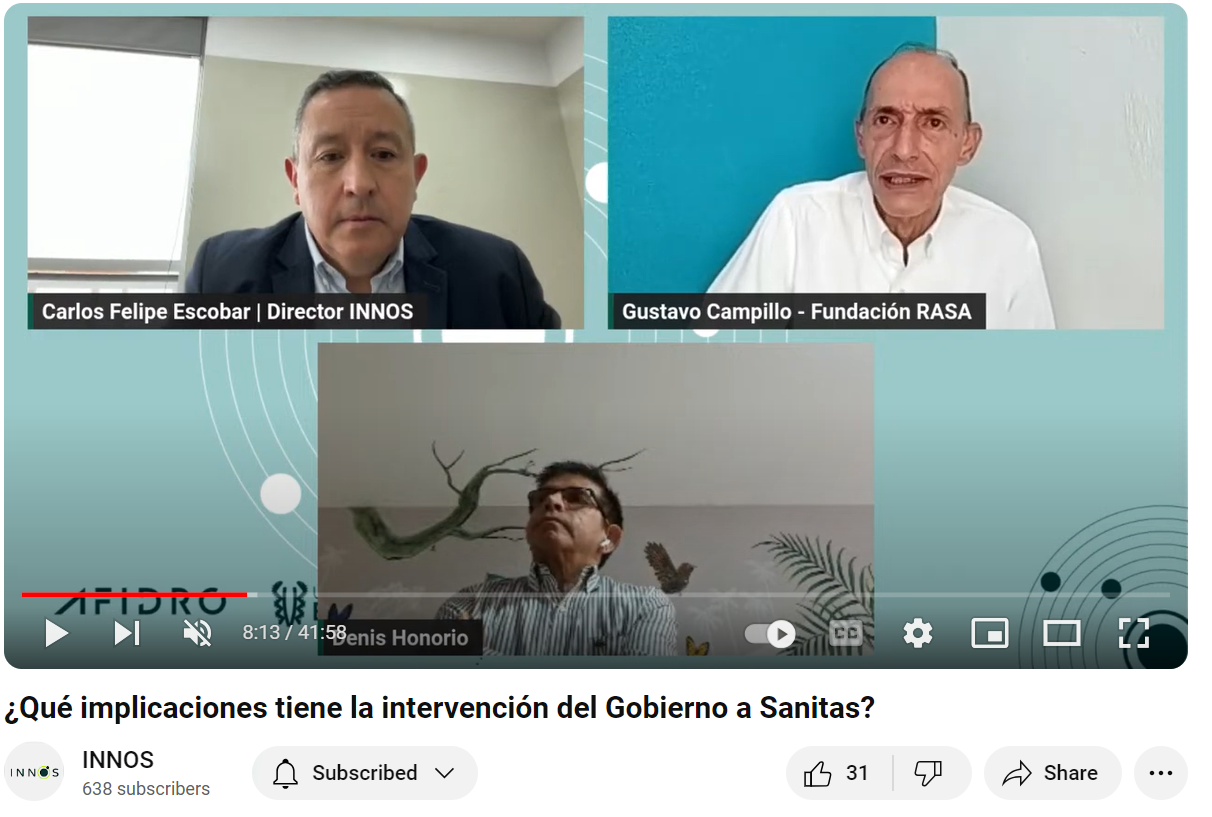
Se transmiten algunos de los mensajes clave dados por los pacientes sobre esta situación:
- Enfoque en los Pacientes: Los pacientes son considerados el eje y el corazón del sistema de salud. Se plantea que cualquier intervención debe tener en cuenta sus necesidades y derechos fundamentales. Desde el anuncio de la intervención, se han recibido denuncias de pacientes a quienes han llamado para cancelar órdenes, cirugías y entregas de medicamentos, lo que evidencia una crisis de enormes proporciones.
- Riesgos y Cuestionamientos: Se manifiestan sentimientos encontrados respecto a la intervención en Sanitas EPS y se cuestiona si esta medida marca el inicio de una intervención más amplia o una expropiación. Además, se plantea la preocupación por la motivación y el impacto de esta acción en la calidad de la atención médica. Se señala que el gobierno maneja el 51% de los recursos del sistema de salud, lo que incluye usuarios de EPS públicas, mixtas e intervenidas.
- Contexto y Preocupaciones: Se observa que la intervención está relacionada con altas demandas de servicios, pero preocupa la falta de transparencia en el proceso. Se enfatiza que aunque Sanitas no es perfecta, no figura entre las 10 peores EPS en términos de quejas impuestas. Se insta al Gobierno a atender las solicitudes reales en lugar de simplemente contar PQR’s.
- Solidaridad y Acción: Se expresa solidaridad con los usuarios de Sanitas EPS y todas las EPS afectadas por esta situación. Se insta a la comunidad a estar unida y a utilizar los mecanismos legales disponibles para proteger sus derechos y asegurar la continuidad de los servicios de salud.
- Mensaje a la Corte: Se hace un llamado a la Corte Constitucional para que no siga guardando silencio y se pronuncie en garantía del derecho a la vida de los 50 millones de colombianos. Se exigen medidas cautelares para respetar este derecho fundamental.
- Movilización Ciudadana: Se llama a la movilización ciudadana para defender el derecho a la salud en Colombia y se destaca que esta intervención no solo afecta a más de 5 millones de pacientes, sino que también presiona a todo el sistema. Se señala al Gobierno como el principal responsable por no administrar eficientemente los recursos de salud.
- Exigencia de Transparencia y Garantías: Se demanda transparencia en los resultados de la intervención y garantías para que los usuarios de Sanitas EPS reciban la atención médica necesaria sin interrupciones ni riesgos para su salud. Se enfatiza que históricamente ninguna intervención ha beneficiado a los pacientes y se exige una administración más efectiva de los recursos de salud.
- Apoyo a las Asociaciones de Pacientes: Se recuerda a todos los colombianos que cuentan con el respaldo y la colaboración de las asociaciones de pacientes y otros actores del sector salud para proteger el derecho a la vida y la integridad de la comunidad.
Las Asociaciones de Pacientes y actores del sistema esperan que estas reflexiones sean escuchadas y que se tomen medidas responsables y efectivas para garantizar el acceso a la salud para todos los ciudadanos.

by INNOS | Mar 22, 2024 | Blog, Blog Electoral, Noticias
En días pasados se describía en una nota de política la importancia de conocer el impacto fiscal de la reforma a la salud. En esa ocasión, se mencionó que le permitía a los congresistas tomar decisiones basadas en evidencia. El pasado 20 de marzo, el Ministerio de Hacienda presentó un concepto, en el que muestra los costos actualizados que tendría la reforma en caso de ser aprobada.

Ministro de Hacienda de Colombia - Ricardo Bonilla
Con esta nota se busca describir el contenido del concepto emitido por el ministerio y hacer hincapié en algunas preguntas que surgen.
Contenido del concepto del Minhacienda
En el concepto emitido por el Ministerio de Hacienda el día de ayer, se menciona que la reforma a la salud le costará al país más de 143 billones de pesos durante los próximos nueve años. El primer año costaría 105 billones. También, señala que, el déficit iría disminuyendo anualmente, pasando de tres billones en 2025 a 872 mil millones en 2033. En total, el déficit estaría alrededor de los 15 billones de pesos.
Preguntas y cuestionamientos que surgen
En primer lugar, aunque en el concepto del Ministerio de Hacienda se señala que, los costos de la reforma son compatibles con el Marco Fiscal de Mediano Plazo, da a entender que falta la aprobación del Consejo Superior de Política Fiscal (CONFIS) sobre ajustes en los gastos de funcionamiento e inversión que el gobierno en turno quiera hacer en otros rubros o áreas para financiar la reforma. No obstante, no hay claridad sobre aspectos específicos que implican costos adicionales como, los que se destinarán a capacitación del talento humano, incentivos a la contratación de profesionales, desarrollo e implementación del sistema integrado de información y otros incluidos en el proyecto. Los ajustes mencionados en el concepto de Minhacienda pueden significar recortes en otros sectores que aún no se han especificado. Por lo tanto, los recursos no serían suficientes y de ahí la importancia del déficit durante más de nueve años.
En segundo lugar, por un lado, hay costos que el concepto del Ministerios no tiene en cuenta, entre ellos el análisis de siniestralidad y la suficiencia de la UPC, que han sido seriamente cuestionadas durante los últimos meses. Por el otro, se sobrestiman algunos ingresos con los que no se cuenta hoy.
En tercer lugar, no está clara la financiación de los CAPS. La razón, hasta la fecha el Ministerio de Salud no ha definido el Plan Maestro de Infraestructura. En este sentido la duda está también en cómo aportarán estos Centros de Atención Primaria en Salud, a reducir los costos de operación del sistema de salud, lo cual ha sido reiterado por el gobierno durante el trámite de la reforma.
Llama la atención que ni en el proyecto de Ley ni en los documentos que ha publicado el Ministerio de Salud y Protección Social se hace alusión a la sostenibilidad de estos cambios en el largo plazo, ni a la posibilidad de fortalecer las fuentes de financiación del sistema de salud.
Conclusiones
Aunque el llamado al gobierno ha sido permanente, el concepto del Ministerio de Hacienda no resuelve las preguntas que se le han formulado al proyecto sobre su sostenibilidad ni los costos en los que deberá incurrir el país para su implementación.
No se han abordado aún los aspectos de fondo de los recursos del sistema, como los relacionados con la financiación del plan de beneficios mediante la UPC y las tendencias en el aumento del gasto por la siniestralidad y por las condiciones socio demográficas y epidemiológicas del país.
Hace falta mucha más información sobre el impacto que algunas intervenciones anunciadas podrán tener en las finanzas del sistema y cómo se resolverá el déficit que se abrirá en los primeros años posteriores a su aprobación.

by INNOS | Mar 21, 2024 | Blog, Noticias
En un momento crucial para la conversación nacional sobre salud e innovación, el lanzamiento del informe Trust 2024 de la consultora global Edelman, en cuyo lanzamiento INNOS pudo participar, se presenta como un catalizador esencial en el diálogo sobre el futuro del sistema de salud. Este año, el informe pone un énfasis particular en la innovación, destacando su papel indispensable en la evolución y mejora de los servicios de salud. Entre los varios temas de análisis, la innovación en salud ocupa un lugar preponderante, proporcionando una perspectiva crítica sobre los desafíos y oportunidades que enfrentamos.

El informe Trust 2024 revela varias conclusiones importantes. Primordialmente, se observa una caída general en la confianza del público, afectando de manera significativa al sector gubernamental y extendiéndose también a otros sectores. Específicamente, la confianza hacia la innovación en salud, especialmente en áreas como las terapias génicas, es preocupantemente baja. Este escepticismo se debe en parte a la falta de claridad y comunicación efectiva desde la ciencia, la academia, y los expertos hacia el público general. Curiosamente, el informe señala que la gente tiende a confiar más en sus pares y espera claridad y veracidad de los académicos y científicos, más que de líderes empresariales o gubernamentales.
Ante este panorama, emerge una imperiosa necesidad de reconstruir la confianza en el diálogo sobre la salud y la innovación en el país. Esto implica una reflexión profunda de todos los actores involucrados sobre cómo sus acciones y comunicaciones han impactado la percepción pública y trabajar de manera cohesiva para restaurar la fe en el sistema de salud y en la innovación que lo impulsa.
Para INNOS, la innovación en salud no solo debe enfocarse en resultados tangibles y mejoras en el sistema, sino que también debe humanizarlo, haciéndolo más accesible y amigable para todos los ciudadanos. Es esencial explicar y promover un entendimiento claro del propósito de la innovación y cómo esta puede contribuir a construir un sistema de salud que responda a las necesidades actuales y futuras, asegurando que sea accesible y asequible para todos.
Además, es crucial fomentar espacios de diálogo y debate que incluyan a todos los actores relevantes, con un compromiso constante hacia la reconstrucción de confianza. La academia y los expertos juegan un papel fundamental en este proceso, comprometiéndose a proporcionar información clara y verificable no solo sobre los avances científicos, sino también sobre las políticas y prácticas industriales, gubernamentales y mediáticas.
Desde INNOS, ratificamos nuestro compromiso con este enfoque colaborativo y extendemos una invitación abierta a todas las partes interesadas, incluyendo al gobierno, al sector privado, a la comunidad académica, a las sociedades científicas, a las asociaciones de pacientes, y a la ciudadanía en general. A través de la reconstrucción de la confianza, la escucha activa, el reconocimiento de logros y el enfoque en la creación colectiva de un futuro deseado, podemos impulsar la transformación necesaria en el sistema de salud para superar las brechas existentes y construir un futuro que refleje nuestro compromiso con la vida, su calidad y su sentido.
El informe completo puede consultarse en: https://www.edelman.com/trust/2024/trust-barometer


by INNOS | Mar 21, 2024 | Blog, Blog Electoral, Noticias
El pasado 15 de marzo, se llevo a cabo nuestro webinar sobre cómo avanza la discusión de la reforma a la salud en el Senado. En esta ocasión, se discutió sobre las 8 mesas técnicas realizadas en el Congreso de la República, en donde participaron diversos actores del ecosistema de Salud para abordar los principales ejes de la Reforma. Además, se habló sobre diferentes sucesos que ocurrieron durante la última semana. Entre ellos, se destacaron la polémica ponencia positiva del gobierno, la posición mayoritaria de la reforma de archivo en la Comisión Séptima del Senado, la construcción de una ponencia alternativa y varias afirmaciones y acciones que plantean un panorama complejo sobre el Sistema de Salud en Colombia. El panel de expertos estuvo compuesto por representantes de centros de pensamiento, organizaciones académicas y asociaciones de pacientes.
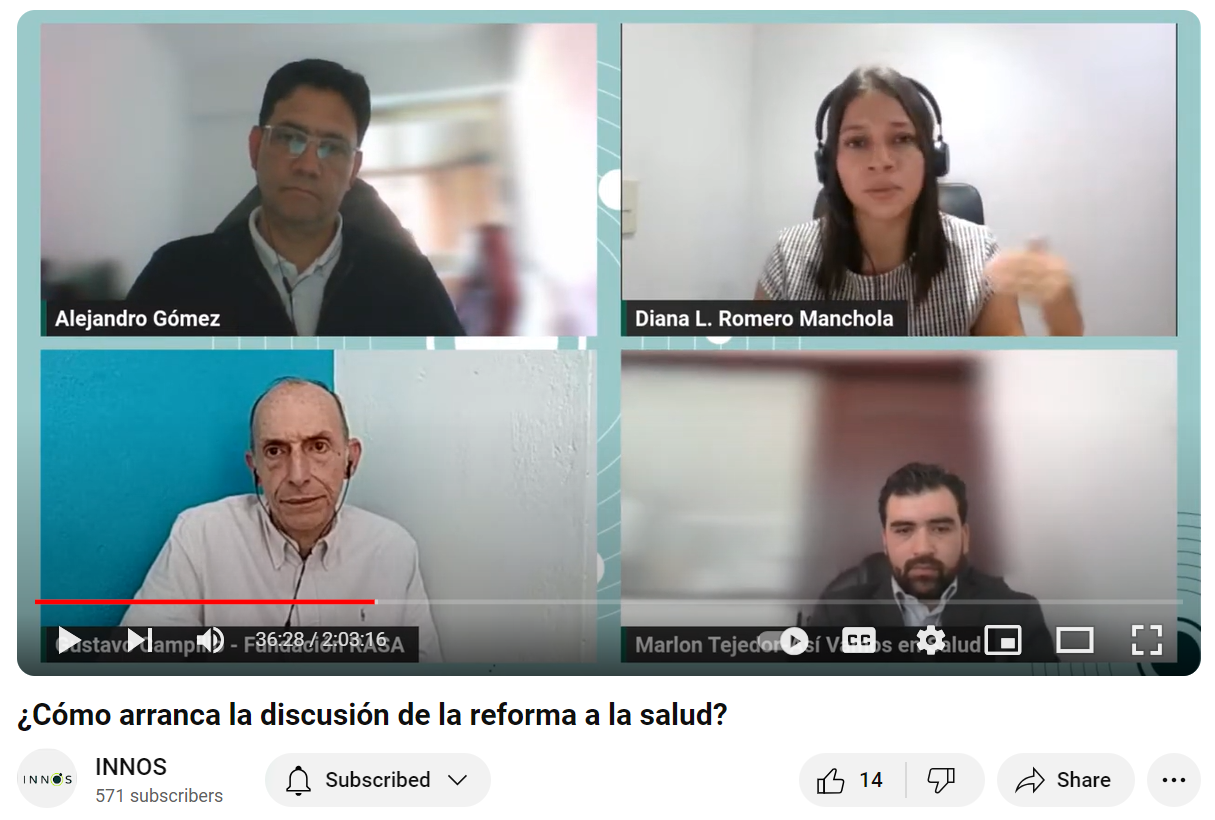
Estas mesas técnicas fueron convocadas por la Senadora Lorena Ríos, quien es miembro de la Comisión Séptima del Senado y pertenece al Partido Político Colombia Justa Libres. Durante las semanas del 25 de febrero y el 13 de marzo del presente año, se trataron temas vitales para el Sistema de Salud, entre estos se destacan el de medicamentos, talento humano, experiencias de pacientes, uso de tecnologías de la información, gobernanza, atención primaria en salud y finalmente, aspectos financieros del sistema. Este ejercicio demostró ser un espacio importante de participación en donde diferentes actores del Sistema de Salud pudieron converger para visualizar problemas y construir soluciones técnicas como base para mejorar la Reforma.
No obstante, este periodo estuvo marcado por importantes noticias que se fueron desarrollando a lo largo de las mesas técnicas, entre estas se destacan:
- El 4 de marzo de 2024, el Gobierno radicó la ponencia positiva de la Reforma a la Salud para su tercer debate en el Senado. Esto genero un panorama complejo, puesto que la ponencia se publicó antes de que finalizaran las mesas técnicas, desencadenando asi una sensación de molestia para los participantes.
- El 12 de marzo de 2024, ocho de los catorce Congresistas de la Comisión Séptima del Senado, presentaron la ponencia de archivo de la Reforma a la Salud y exigieron que se convoque la sesión lo antes posible.
- El Ministro de Salud, Guillermo Alfonso Jaramillo, enfrento una moción de censura en la plenaria de la Cámara de Representantes durante casi ocho horas.
En un primer momento, es importante anotar que a pesar que los panelistas coincidieron en que las mesas técnicas fueron un espacio en el cual se trataron los temas centrales de la Reforma, también se desencadenaron una serie de desafíos, en primer lugar, algunos temas no se trataron con profundidad. Estos incluyen las fuentes de financiación, auditoria, la estructura de gobierno y la falta de claridad sobre quien es el garante del riesgo del paciente. También se hizo evidente la necesidad de un debate más profundo acerca de temas como las redes integradas e integrales, falta de articulación para responder a las necesidades de formación, contratación y distribución del talento humano, la delegación de la prestación de servicios de primer nivel en las Entidades Territoriales y mecanismos de articulación con los determinantes sociales que propone el gobierno.
En segundo lugar, es necesario destacar la percepción negativa sobre la actitud del gobierno y el Ministerio de Salud durante estos espacios de discusión. Aunque los representantes del gobierno estuvieron presentes en las discusiones, se criticó la falta de claridad y la aparente indiferencia hacia las preguntas y preocupaciones planteadas por los demás actores convocados. Estos actores sostienen que la actual Reforma a la Salud ignora los problemas actuales que enfrenta el Sistema de Salud colombiano. Enfatizando en la intervención de Gustavo Campillo, representante de la asociación de pacientes, se cuestiona la falta de disposición para el dialogo y colaboración por parte del gobierno que propone “líneas rojas” innegociables. Estas afirmaciones plantean un panorama complejo y retador, que resalta la necesidad de un enfoque mas inclusivo y colaborativo para abordar las diferentes aristas de la Reforma a la Salud.
Por otro lado, resultó interesante conocer qué elementos deberían tenerse en cuenta para construir una buena reforma. Entre estos, se resaltaron las afirmaciones de Marlon Tejedor, subdirector técnico de Así Vamos en Salud, quien explicó que los riesgos del Sistema de Salud son transversales y, por lo tanto, independientemente de la Reforma a la Salud que se implemente, estos aspectos no se pueden ignorar. Entre ellos se destacaron, la garantía de capacidades técnicas, la gestión del riesgo financiero del Sistema de Salud, la concentración de la gestión del riesgo en salud en un agente y la articulación del riesgo operativo.
A la anterior declaración se le sumó Diana Romero, miembro de la Corporación Transparencia por Colombia. Ella planteo un punto importante, al vislumbrar la ausencia de un estudio previo del sistema que consolide las necesidades de cada actor y la falta de claridad sobre el funcionamiento del Sistema de Salud colombiano. Estas perspectivas reflejan la necesidad de un análisis más profundo y participativo en la construcción de una Reforma a la Salud marcada por un enfoque integral.
Asimismo, otro punto de discusión surgió tras conocerse la ponencia positiva, la cual contiene cambios más preocupantes que los presentados en la Cámara de Representantes, ya que podría permitar una mayor posibilidad de actos de corrupción. Por lo tanto, los tres panelistas llegaron a la conclusión que la nueva reforma propone un esquema desarticulado en relación con los acuerdos de voluntades, lo que abre un riesgo inminente en la administración. Por un lado, tenemos la contratación pública y, por otro lado, compras centralizadas por el gobierno cuya ejecución es incierta y que han causado desabastecimientos de medicamentos en el país. Estos puntos de vista, permiten concluir que la Reforma a la Salud se ha visto permeada hasta el momento principalmente por intereses políticos más que técnicos, lo cual ha llevado a que los actores tradicionales del Sistema de Salud encuentren dificultades para comprenderla, ya que las propuestas no responden necesariamente a las necesidades del país.
Para ver el webinar completo: https://www.youtube.com/live/2AjMUg-s2mo?si=s38_izo1kgFHDATb

by INNOS | Mar 21, 2024 | publicaciones_categoria
Colombia / Reforma a la salud en el Senado – abril 02 de 2024
Reseña: El pasado 15 de marzo, se llevó a cabo nuestro webinar sobre cómo avanza la discusión de la reforma a la salud en el Senado. En esta ocasión, se discutió sobre las 8 mesas técnicas realizadas en el Congreso de la República, en donde participaron diversos actores del ecosistema de Salud para abordar los principales ejes de la Reforma. Además, se habló sobre diferentes sucesos que ocurrieron durante la última semana.
Autor: Juan Carlos Suárez D. & María Camila Duque D.
DOI: 124324325
Fuente: Innos.co
Ver PDF

by INNOS | Mar 6, 2024 | Blog, Blog Electoral, Noticias
Desde el pasado mes de febrero de 2023, cuando la reforma inició su trámite en la Comisión Séptima de la Cámara de Representantes, INNOS ha llevado a cabo un análisis riguroso sobre cada aspecto tratado en los diferentes documentos que se han modificado con cada discusión. Uno de los aspectos más importantes que han estado presentes es el tema de financiación de la reforma. En reiteradas ocasiones se han puesto en discusión los posibles escenarios a los que se enfrentaría el país, así como, las recomendaciones de los expertos.
Por consiguiente, más allá de las mesas técnicas y las audiencias públicas que se han llevado a cabo en los últimos días sobre la reforma a la salud, previo a la discusión que en las próximas semanas se dará en la Comisión Séptima de Senado, sorprende la respuesta, el día lunes 4 de marzo, de Min Hacienda sobre el costo y el impacto fiscal. Una situación que se ha repetido de manera reiterada durante las discusiones de esta iniciativa del gobierno desde que inició su trámite en la Cámara de representantes.
Al respecto, vale la pena mencionar la importancia del concepto de impacto fiscal, que cada uno de los proyectos que se discuten en Congreso debería tener, en especial, aquellos que ordenan gasto o en su defecto otorguen beneficios tributarios.
Así, la Sentencia C-502 de 2007 menciona lo siguiente:
El concepto de impacto fiscal de cualquier iniciativa legislativa es necesario porque se constituye en un instrumento cuyo objetivo es mejorar la labor legislativa, así, este se convierte en un parámetro de racionalidad de la actividad legislativa que les permite a los congresistas tomar decisiones basadas en evidencia, respetando el orden de las finanzas públicas, la estabilidad macroeconómica y la aplicación efectiva de las leyes.
De esta manera, la función del Ministerio es ilustrar a los congresistas sobre las consecuencias económicas del proyecto, porque él cuenta con los datos, con el personal técnico y la experticia en materia económica, es decir, sobre Min Hacienda recae la carga de demostrar y convencer a los congresistas acerca de la incompatibilidad o compatibilidad de cierto proyecto con el Marco Fiscal de Mediano Plazo. Con los datos que se puedan aportar mediante el análisis de impacto fiscal los congresistas podrían hacer una evaluación y un análisis técnico sobre el impacto económico y financiero de cualquier iniciativa. Igualmente, presentar un análisis de impacto fiscal le permite al Congreso realizar el debate del proyecto con la suficiente ilustración acerca de sus implicaciones fiscales, cobrando importancia el principio de publicidad en el trámite legislativo.
Aunque, el artículo 7 de la Ley 819 de 2003, hace referencia a la posibilidad de que el Min Hacienda presente su concepto durante el trámite de la iniciativa, la Sentencia C -170 de 2021, le recuerda al Ejecutivo que siempre se debe incluir un análisis de impacto fiscal el cual debe ser estudiado y debatido en fase legislativa. En caso de que el Min Hacienda no cumpla con dicho requisito, una vez aprobado el proyecto, se podría obviar el requisito de forma y la norma podría ser declarada inconstitucional.
Ahora bien, ¿qué sucede con la reforma a la salud y el concepto de Min Hacienda sobre el impacto fiscal? Aunque, el ministro de Hacienda presentó los costos fiscales en el informe de ponencia para el primer debate que se llevó a cabo en la Cámara de Representantes, sigue sin presentar datos actualizados y aun no es claro cuál sería el impacto fiscal. Por tal razón, algunos senadores hicieron un llamado para llevar a cabo una mesa técnica con el objetivo de que sea Min Hacienda quien aclare algunas inquietudes como, conocer cuáles serían las nuevas fuentes de financiamiento, si la reforma afecta o no el Marco Fiscal de Mediano y si ese nuevo diseño del sistema puede garantizar la prestación de los servicios de salud de manera adecuada.
Por lo tanto, para terminar esta nota es importante mencionar que, el artículo 6 de la Ley 1751 de 2015 presenta como elemento y principio del derecho a la salud, la sostenibilidad del sistema, con lo cual el Estado se compromete a disponer de los medios y los recursos suficientes para asegurar el goce efectivo del derecho a la salud, en coherencia con el artículo 48 y 49 de la Constitución Política.

by INNOS | Feb 20, 2024 | Blog, Noticias
El pasado 14 de febrero, llevamos a cabo nuestro segundo webinar del año para discutir los diversos retos económicos y de sostenibilidad que trae la reforma a la salud, y cómo esto se perfila como un desafío importante para el panorama de la salud en los próximos años. El panel de expertos estuvo integrado por académicos y representantes de diferentes instituciones del sector salud.
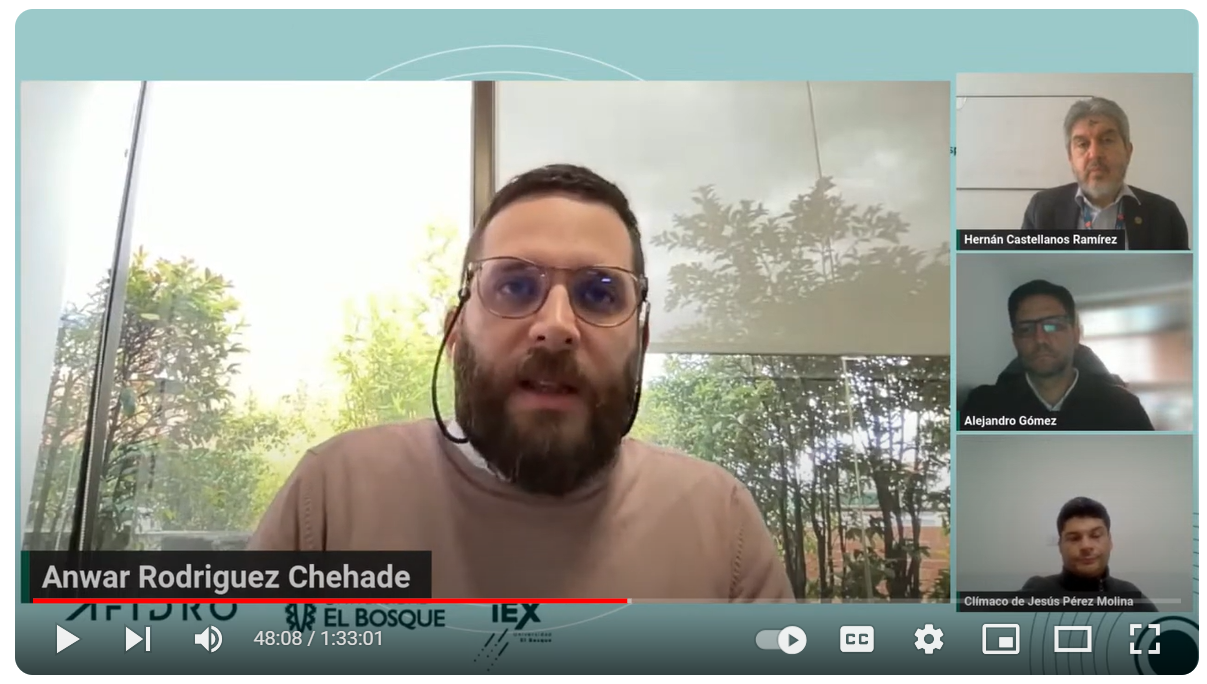
La sostenibilidad financiera del sistema de salud colombiano ha sido un tema que ha permanecido en la periferia del debate público durante muchos años. Sin embargo, ha tomado una importancia fundamental en el contexto actual, con la reforma a la salud pendiente de discusión en el Senado. Aunque la reforma ha generado controversia en diversos aspectos sociales y políticos, el componente económico no se queda atrás. Mecanismos como la Unidad de Pago por Capitación (UPC) y los presupuestos máximos se han convertido en el foco de atención. Esto se refuerza con noticias como:
– La Corte Constitucional declaró un nivel de cumplimiento bajo respecto a la suficiencia de los presupuestos máximos.
– Existe un estancamiento en el flujo de recursos hacia los prestadores del servicio de salud, sumado a que los bancos no les otorgan préstamos.
– La Andi dice que el incremento de la UPC para 2024 es insuficiente, puesto que debe responder a la necesidad actual del sector.
Durante el webinar, Anwar Rodriguez, vicepresidente de salud de la Andi, expresó cómo los sistemas de salud del mundo demandan más recursos debido al envejecimiento y los estragos causados por la pandemia, lo que genera presiones para el sistema de salud. El sistema de salud colombiano tiene un balance financiero frágil y requiere una gestión activa del Ministerio de Salud para encontrar los recursos adecuados. Se han realizado múltiples esfuerzos para obtener más recursos, pero los presupuestos máximos han presentado problemas en su implementación.
Por otro lado, el profesor Hernán Castellanos sostiene que el mayor daño de la reforma ha sido la incertidumbre. Esta incertidumbre ha afectado a todos los actores en la cadena de valor del sistema de salud, ya que los recursos se encuentran estancados, situación que, a largo plazo, puede generar importantes estragos para el sistema.
Finalmente, el doctor Clímaco Pérez hizo referencia a las diferentes arandelas o situaciones que han generado un deterioro en los recursos destinados a la prestación del servicio de salud. Esto se debe a la excesiva burocracia gubernamental y a la falta de transparencia en los diferentes rubros, incluidos en el presupuesto general de la nación. Su perspectiva dejó en evidencia que la esfera económica está muy conectada con el ámbito político, y que mientras exista una alta polarización política en el país, analizar qué cosas se pueden mantener y qué otras se pueden mejorar resulta muy complejo.
Para ver el webinar completo: https://www.youtube.com/watch?v=dBEUqbYyKOU

by INNOS | Feb 5, 2024 | Blog, Blog Electoral, Noticias
En 2008, la Corte Constitucional emitió la Sentencia T-760. Esta Sentencia tuvo como objetivo, en su momento, analizar diferentes aspectos “Derecho a la Salud” con el fin de valorar las implicaciones que este tiene respecto a la garantía del goce universal equitativo y efectivo de este derecho.
A diferencia de otros pronunciamientos de la Corte, esta sentencia compiló situaciones en las cuales el derecho a la salud fue perjudicado. Los criterios para considerar estas situaciones fueron, por ejemplo, la negación en un procedimiento médico, la libertad de elección de la entidad encargada de prestar los servicios y los obstáculos que evitaron el acceso a ciertos médicos.
En ese entonces, la Corte hizo un llamado para que las entidades responsables corrigieran las diferentes fallas que presentaba el sistema de salud pública. En total para ese entonces, la corte acumuló alrededor de 22 acciones de tutela. En todas, los magistrados concluyeron que, cada uno de los casos tratados en ellas representaban violaciones originadas por problemas estructurales. De esta manera, la sentencia marcó un antes y un después para explicar las necesidades que debían solventarse en el sistema de salud. Algunos de los expedientes mencionados por la Sentencia son los siguientes:
- Expediente T-1281247 (acceso de un menor a un servicio no incluido en el POS –implante coclear).
- Expediente T-1310408 (acceso a un servicio de salud necesario para preservar la vida o la integridad personal no incluido en el POS, cuando no se tiene la capacidad económica para costearlo –Mamoplastia–).
- Expediente T-1328235 (acceso a servicios de salud no incluidos en el POS –medicamentos para diabetes–, solicitud ante el Comité Técnico Científico).
- Expediente T-1335279 (acceso a servicios de salud –exámenes diagnósticos– de persona vinculada al Sistema de salud).
- Expediente T-1337845 (acceso a servicio de salud no incluido dentro del POSS – resonancia magnética de la columna)
- Expediente T-1338650 (medios necesarios para que una persona vinculada acceda a un servicio de salud –trasplante de tráquea– en lugar distinto a su domicilio).
¿Quiénes interpusieron estas tutelas? Según la Corte Constitucional, 20 de las 22 tutelas interpuestas tuvieron como protagonistas usuarios del sistema, ciudadanos que consideraron que su derecho a la salud había sido vulnerado. Las dos restantes fueron interpuestas por Sanitas contra, por una parte, el consejo Superior de la Judicatura y, por la otra, del Ministerio de la Protección Social. La razón, Sanitas consideraba que ambas entidades no eran claras sobre las reglas de recobro por prestaciones no incluidas en el POS.
De esta manera, a medida que las tutelas eran interpuestas, la Corte decidió acumularlas por dos razones, la primera razón, lograr una muestra significativa sobre los diferentes tipos de problemas que se pueden presentar en el sistema de salud. En segundo lugar, la Corte buscó llevar a cabo un análisis profundo para entender los diferentes aspectos relacionados con el Derecho a la Salud. A través de este análisis la Corte evidenció tres tipos de problemas jurídicos, un problema en el cual las entidades encargadas de prestar los servicios de salud desconocen el derecho, porque el servicio no está incluido en el plan obligatorio o sencillamente, porque la persona no puede pagarlo. Un segundo problema, en el cual el la Corte reconoció que, en ocasiones, las entidades prestadoras de servicios no reconocen cuando un tratamiento o medicamente fue ordenado por un médico que no estaba adscrito a la entidad. El tercer problema jurídico es cuando las entidades niegan la prestación, porque la persona dejó de cotizar y ahora es desempleado.
Una vez analizados los tres problemas jurídicos mencionados con anterioridad, la Corte emitió 16 órdenes para que el Estado a través del sistema de salud no se constituyera en un obstáculo para la prestación de los servicios. Estas 16 órdenes quedaron compiladas en tres medidas: 1) medidas relacionadas con el plan de beneficios; 2) medidas con el derecho al recobro de servicios no POS; 3) medidas para la protección del derecho a la información en salud; carta de derechos y carta de desempeño.
En 2009, la Corte creó la Sala Especial de Seguimiento. Esta sala tiene como finalidad supervisar el cumplimiento de dicho fallo y desde su creación ha emitido un número importante de Autos, 16 Autos específicos y más de 100 Autos genéricos de seguimiento. Al respecto, el día primero de febrero de 2024 la Corte emitió el Auto 2881 de 2023. Este Auto ha centrado su atención en la suficiencia de los Presupuestos Máximos para la financiación de servicios y tecnologías en salud, excluidos de la Unidad de Pago por Capitación (UPC), específicamente, en garantizar si se esta haciendo lo suficiente en cuanto a fijación, reajuste y pagos de los presupuestos, ya que no hacerlo como establece la normatividad afecta a las EPS y a la liquidez del sistema.
De esta manera, la Corte responsabiliza a MinSalud y lo obliga a cumplir con una serie de condiciones, entre esas, dentro de los 45 días calendario siguientes a la comunicación de la providencia, cancele efectivamente los valores pendientes por concepto de reajustes a los presupuestos máximos reconocidos para la vigencia del año 2021, reconocer y pagar los valores pendientes por concepto de reajustes a los techos de la vigencia 2022. Igualmente, que MinSalud expida y notifique el acto administrativo de reconocimiento de los techos correspondientes a los meses octubre, noviembre y diciembre de 2023, así como, crear una metodología unificada de definición y reajuste de los Presupuestos Máximos y reajustes.