by INNOS | Dec 4, 2023 | Blog, Blog Electoral, Noticias
El día 28 de noviembre de 2023 la Comisión Primera del Senado de la República, citó al Ministro de Salud, el director del INVIMA y el director de la ADRES a un debate de control político sobre la situación crítica de escases de medicamentos en el país.
En este debate el senador David Luna hizo una presentación sobre la situación que vive el país con respecto al desabastecimiento de medicamentos, donde señaló las responsabilidades de las tres entidades citadas. Primero, identificó las fallas que el INVIMA presenta y que son, a su juicio, las causantes principales de la falta de medicamentos necesarios para la atención en salud en el país. Dentro de estas falencias se destacan:
- Un marco regulatorio desactualizado (de 1995) que no se armoniza con estándares internacionales y afecta el trámite ágil de los procesos de análisis y aprobación de medicamentos.
- Tiempos de trámite para registros sanitarios que exceden hasta en 30 meses lo dispuesto en la norma vigente, lo cual es mucho más grave en casos como los medicamentos oncológicos.
- Personal e infraestructuras insuficientes para la realización oportuna de estos trámites.
- Agudización en el retraso de los trámites que ya venía de años anteriores, durante lo corrido de 2023 y durante 2022.
- Interinidad en el cargo de dirección del Instituto desde el inicio del actual gobierno, en agosto de 2022, aunque se anunció un director en propiedad desde hace más de un mes.
- Necesidad de que el INVIMA se articule con procesos más ágiles, modernos y acordes con entidades como la FDA y la EMA.
- Marco regulatorio de medicamentos completamente desactualizado.
El senador formuló también una serie de recomendaciones para fortalecer la gestión del INVIMA. Entre ellas:
- Armonización con estándares de agencias internacionales como FDA y EMA
- Agilizar trámites para favorecer el acceso a nuevos medicamentos.
- Tener en cuenta las guías de la OMS para nuevos medicamentos.
- Generar guías de evaluación por parte de la sala especializada, para facilitar y hacer más transparentes los trámites.
- No negar autorización a tratamientos que ya han sido autorizados en países de referencia.
- Mejorar la colaboración con las entidades privadas para identificar amenazas y riesgos de situaciones como las que se está viviendo actualmente.
- Fortalecer la seguridad informática del sector salud para evitar los ciberataques que ha sufrido el INVIMA y que han agravado la crisis sectorial.
A su turno el Ministro de Salud presentó sus respuestas. Algunas de ellas fueron las siguientes:
- Hay un debate político e ideológico que está vinculado directamente con los temas de estas preguntas.
- No confundir desabastecimiento con escases. Actualmente hay escases, pero no desabastecimiento.
- Se han resuelto, al día de hoy, la mayor parte de los riesgos de desabastecimiento que se estaban presentando.
- No es este un tema de Colombia exclusivamente ni es un asunto que haya comenzado este año. Hay antecedentes en el país desde 2004.
- El ministerio tiene en efecto, la responsabilidad de regular la política farmacéutica; pero el gobierno no hace compra directa de medicamentos. Solo lo hace con algunas moléculas para patologías de interés en salud pública (Leishmaniasis, tuberculosis, malaria, entre otras).
- El ministerio entonces no es un regulador del mercado.
- La mayor parte de los medicamentos se financian actualmente mediante los recursos de la UPC y de los presupuestos máximos.
- El 66% de los medicamentos que se consumen en el país son importados. Se debe promover la seguridad farmacéutica y la producción nacional.
- Se buscarán alternativas como la regulación de precios.
- El ministerio no puede aprobar inmediatamente los medicamentos que se aprueban en Estados Unidos o Europa. Esa presión no la puede manejar el ministerio ni el Instituto.
El ministro presentó una serie de actos administrativos que ha generado el gobierno para enfrentar las problemáticas de disponibilidad de medicamentos en el país. También defendió el nombramiento del nuevo director del INVIMA y aclaró que ni él, ni el gobierno son enemigos de la industria.
El director del INVIMA en funciones también tuvo una intervención en la que explicó la situación de la entidad que tiene a cargo muchas funciones que van más allá de las relacionadas con los medicamentos. Agregó que, en efecto, los ataques cibernéticos agravaron condiciones que ya venían ocurriendo desde hace varios años, retrasando procesos del Instituto y generando las preocupaciones actuales. Explicó también que se han resuelto la mayoría de los trámites urgentes para resolver los riesgos de desabastecimiento, siguiendo las orientaciones del ministerio.
Se acordó crear una subcomisión que acompañe el proceso de modernización y de mejoramiento de procesos del INVIMA. Esto surgió como uno de los acuerdos del debate y se espera que se ponga en marcha en el corto plazo. Igualmente, esta subcomisión deberá hacer seguimiento a los compromisos adquiridos por el ministerio y por el INVIMA enfocando los esfuerzos específicamente en superar los riesgos de desabastecimiento de medicamentos en el país.
La discusión que se generó en medio del debate de control político debe servir para avanzar en la resolución de las condiciones adversas que están ocurriendo actualmente en el sistema. Más allá de las diferencias ideológicas que son comprensibles y que, de alguna forma hacen parte del proceso democrático, el sistema sanitario tiene la responsabilidad fundamental de garantizar el derecho a la salud y el acceso equitativo de todas las personas a los servicios que requieran. Por momentos queda la sensación de que se ha perdido de vista este propósito, en medio de las diferencias el interés principal que es el bienestar de la población.
Por ello, el llamado es nuevamente, a fortalecer los procesos de concertación, de diálogo y de construcción colectiva con todos los actores del sistema, buscando el equilibrio entre las distintas posiciones y los intereses legítimos que están vinculados con la atención en salud.

by INNOS | Nov 10, 2023 | Blog, Blog Electoral, Noticias
Los sistemas de salud a nivel global se caracterizan por su extrema complejidad, ya que se componen de una amplia gama de actores, cada uno de los cuales debe cumplir una función específica con el objetivo de proveer atención médica y bienestar a la población. Estos actores incluyen profesionales de la salud, proveedores de servicios, tecnologías, medicamentos, insumos médicos, organizaciones gremiales, aseguradoras, gobiernos y, por supuesto, los mismos pacientes. En este escenario, es fundamental que todos ellos trabajen de manera articulada y coordinada para cumplir con estándares de eficiencia, seguridad, equidad, acceso y calidad en la atención. El cumplimiento de estos estándares resulta un factor necesario para garantizar que las poblaciones mejoren su calidad de vida, estén protegidas financieramente de los costos médicos y experimenten servicios centrados en sus necesidades.
En el marco de esa complejidad inherente, los sistemas de salud enfrentan el reto constante de implementar cambios que les permitan enfrentar los desafíos cotidianos y las necesidades cambiantes de la población. La planeación y gestión de los sistemas de salud implica tomar decisiones -a veces sensibles- sobre la asignación de recursos, la regulación de los actores, el diseño de políticas públicas, la gobernanza y el financiamiento, por mencionar algunos factores cruciales. Además, también es importante que se aborden cuestiones de largo plazo como las transiciones demográficas y epidemiológicas, la innovación tecnológica, el aumento de las expectativas de la población, la ampliación de los derechos, las crisis económicas y la inflación. Por lo tanto, los encargados de la gestión de los sistemas de salud se enfrentan un gran desafío, en la medida que deben conseguir un equilibrio entre la necesidad de cambio y adaptación, y los riesgos potenciales de alterar estructuras intrincadas y sensibles.
En la actualidad, algunos países de América Latina se encuentran inmersos en un escenario de transformación de sus sistemas de salud. Estas transformaciones no solo están ligadas a los cambios políticos producidos en la región en los últimos años, sino también a la necesidad de abordar los retos emergentes que enfrenta cada uno de esos países. Entre estos se destaca la urgencia de cerrar las brechas en el acceso a la atención médica, garantizar la universalidad de la cobertura, lograr la soberanía sanitaria para enfrentar situaciones críticas como la pandemia de COVID-19 y adaptarse a la transición demográfica que ha provocado un envejecimiento acelerado de la población en el continente.
Después de las iniciativas de reforma que se llevaron a cabo en gran parte de la región en las décadas de los 80 y 90, las cuales supusieron una reorganización de los mecanismos de seguridad social, ahora se vislumbran nuevas propuestas que buscan modificar el panorama de la atención en salud. Estas iniciativas, muchas de las cuales actualmente se encuentran en proceso de discusión en los parlamentos de diversos países, plantean dos posibles escenarios: uno de ajustes graduales destinados a mejorar el sistema de salud de manera progresiva, y otro de reformas más profundas que podrían tener un impacto sustancial en la prestación de servicios de salud en la región.
A través del análisis que adelantó el Observatorio de Política Regulatoria en Salud para Latinoamérica (Opres/Latam), es posible identificar algunas de estas tendencias y comprender la trayectoria que varios países han seguido para llevar a cabo modificaciones en sus sistemas de salud. Es importante precisar que varias de estas iniciativas aún se encuentran en trámite parlamentario y aún no se han promulgado como leyes vigentes.
Ajustes graduales a los sistemas de salud
En varios países de la región, se están discutiendo proyectos de ley destinados a adecuar el sistema de salud a las necesidades actuales en cuanto a la provisión de atención médica, suministro de medicamentos y el fortalecimiento de los sistemas de información en salud.
En Brasil, el proyecto de ley 3409, tiene como objetivo la implementación y desarrollo de una historia clínica única e integrada que abarque tanto el Sistema Único de Salud como la red privada. Esta iniciativa representa un paso significativo en la integración del sistema de salud y en la coordinación entre proveedores de servicios. También es un elemento que puede contribuir a mejorar los procesos de referencia y contra referencia dentro del sistema, así como a fortalecer la integralidad de la atención médica.
Por supuesto, es importante destacar que esta iniciativa plantea desafíos técnicos y financieros que requerirán un proceso de transición. Sin embargo, su implementación tiene el potencial de mejorar significativamente los flujos de información y la eficacia del sistema de salud, lo que beneficiaría a los usuarios al brindar una atención más coordinada y eficiente. Además, esta mejora en la información epidemiológica permitiría una formulación más eficaz de políticas públicas en el ámbito de la salud.
En Panamá, el Ministerio de Salud presentó el proyecto 1007, cuyo propósito es regular los medicamentos, insumos, dispositivos y su adquisición pública. Tal como señala la iniciativa, se busca promover la disponibilidad de medicamentos y productos de salud necesarios, establecer regulaciones para garantizar la calidad y seguridad, supervisar la llegada de productos seguros y de alta calidad al consumidor, mejorar la accesibilidad y precios de los insumos, fomentar la competencia en la fabricación y distribución, facilitar la adquisición en el sector público, educar a los usuarios sobre el uso adecuado de los productos, promover la coordinación entre instituciones para el cumplimiento de la ley, y proporcionar a los consumidores acceso efectivo y oportuno a la lista de precios de los medicamentos.
Esta iniciativa representa un paso importante para organizar y agilizar la adquisición de medicamentos y otros insumos necesarios para el funcionamiento eficiente del sistema de salud. No obstante, es de vital importancia establecer reglas claras y garantizar la estabilidad en las normativas, de modo que los diversos actores involucrados puedan tomar decisiones informadas que, en última instancia, redunden en beneficio de los usuarios. La creación de un marco regulatorio predecible no solo promoverá la eficiencia en el abastecimiento de productos de salud, sino que también contribuirá a mejorar la calidad de la atención médica y garantizará que los pacientes reciban el tratamiento que necesitan de manera oportuna y confiable.
En Chile, el gobierno propuso un proyecto de ley orientado a modernizar el sistema de salud, regulando las Isapres y fortaleciendo la Superintendencia de Salud. Esta propuesta incluye la introducción de la cobertura complementaria, la cual permite que Fonasa pueda contratar seguros privados voluntarios para sus beneficiarios. Esto asegura un sistema de cobertura integral que involucra a prestadores de servicios privados con copagos accesibles. A diferencia de los planes complementarios de salud ofrecidos por las Isapres, esta modalidad no impone restricciones, como exclusiones basadas en preexistencias, y busca proporcionar una opción adicional a los usuarios del sistema de salud público. Es importante señalar que, en 2020, el gobierno ya había presentado una propuesta para un seguro nacional de salud y la creación de un plan de salud universal; sin embargo, esta iniciativa fue retirada por el presidente de la república
En resumen, estas iniciativas -como otras analizadas por Opres/Latam- tienen en común la intención de introducir modificaciones en los sistemas de salud, realizando ajustes en áreas que se consideran deficientes o que tienen margen de mejora. Si bien los resultados de estas propuestas no son completamente predecibles, gran parte de ellas se centra en garantizar el acceso a la atención, mejorar la oportunidad en la prestación de servicios y aumentar la eficiencia del sistema mediante estrategias específicas, como la implementación de sistemas integrados de información y la reformulación de los marcos normativos. Sin embargo, es importante destacar que estas iniciativas buscan realizar ajustes en puntos concretos y no tienen un impacto significativo en la arquitectura de los sistemas de salud.
Iniciativas de reformas profundas y estructurales
Mientras que algunas iniciativas se enfocan en realizar ajustes en áreas específicas sin proponer cambios significativos en la estructura de los sistemas de salud de los países analizados, en otros lugares se han presentado proyectos de ley con el propósito de llevar a cabo transformaciones más profundas, llegando incluso a reformar sustancialmente dichos sistemas. A continuación, se detallan algunas de estas propuestas legislativas.
En Argentina, se presentó el proyecto de ley 3989, cuyo propósito es crear un Sistema Integrado de Salud (SIS) basado en la atención primaria y la conformación de redes de atención. Esta organización busca garantizar el acceso universal y mejorar la coordinación entre los sectores público, de seguridad social y privados. Además, se plantea la creación de un Sistema Integrado de Información para garantizar la calidad y disponibilidad de la información en salud. El proyecto busca establecer lineamientos comunes en todo el país, manteniendo la diversidad organizativa propia de la estructura federal, para asegurar la universalidad, gratuidad, accesibilidad, equidad y calidad de la atención de salud.
El proyecto también establece un plan de salud con objetivos y metas comunes para todas las jurisdicciones a nivel federal y provincial. Obliga a todas las obras sociales y entidades de medicina prepaga a brindar este plan de salud a sus beneficiarios e incorporar a los prestadores públicos a su red de atención. Así mismo, el proyecto determina que el sector privado puede unirse voluntariamente al SIS, siempre y cuando cumpla con criterios de calidad y seguridad establecidos. Si bien el proyecto busca unificar el sistema de salud en todo el país, fijando estándares comunes de atención y calidad, lo plantea como una meta a largo plazo que requiere ser puesta en marcha de manera escalonada, progresiva y en etapas, quedando descartados los cambios automáticos y apresurados.
Por otro lado, en Colombia se presentó el proyecto de ley 339, que plantea una reforma estructural al sistema general de seguridad social en salud, constituido en la ley 100 de 1993. Uno de sus objetivos principales es transformar la función de las EPS, eliminando su capacidad de gestionar los recursos públicos y, por ende, retirándolas de su papel como compradoras de servicios y tecnologías en salud. El proyecto también enfatiza un enfoque en la atención primaria y otorga al Estado un mayor protagonismo en términos de la coordinación de redes, la contratación de proveedores y la creación y supervisión del sistema de información integrado. Del mismo modo, elimina el principio de libre elección del asegurador, ya que convierte a los Centros de Atención Primaria en la puerta de acceso al sistema y asigna a los usuarios según su ubicación geográfica.
Este proyecto se presenta como una iniciativa sumamente ambiciosa, dado que implica cambios sustanciales en la arquitectura y las reglas que actualmente rigen el sistema de salud. Asimismo, modifica las responsabilidades de los actores involucrados, al tiempo que introduce nuevas instancias y procesos que aún deben desarrollarse. Este escenario ha generado amplios debates y oposición por parte de diversos actores interesados. Además, se ha cuestionado el corto periodo de transición propuesto, que se limita a tan solo dos años. Una de las principales inquietudes relacionadas con el proyecto es el riesgo de deshacer los avances logrados por el país en cuanto a cobertura, protección financiera y equidad. No obstante, sus defensores argumentan que el proyecto optimiza el uso de los recursos públicos y aborda las inequidades que persisten en el acceso a la atención médica y en el desarrollo de infraestructura, priorizando la atención primaria.
Finalmente, en el marco de este análisis, es relevante mencionar el caso de México, que desde 2020 ha implementado reformas en el sistema de atención a la población no cubierta por la seguridad social. Inicialmente, el gobierno eliminó el programa del Seguro Popular y lo reemplazó con el Instituto de Salud para el Bienestar (INSABI), con la responsabilidad de proporcionar servicios médicos de atención primaria y especializada y medicamentos. No obstante, en 2023, la Cámara de Diputados aprobó la extinción del INSABI y trasladó sus funciones al IMSS-Bienestar. Es importante destacar que durante el debate que condujo a la extinción del INSABI se mencionó la necesidad de establecer un sistema de salud unificado, con el propósito de superar la fragmentación que prevalece actualmente. En este sentido, es plausible que México emprenda próximamente discusiones en el parlamento sobre una reforma estructural de su sistema de salud.
Reflexiones finales
En resumen, se puede destacar que las iniciativas legislativas analizadas tienen el espíritu de mejorar la calidad de la atención, ampliar la cobertura y garantizar la oportunidad en la prestación de los servicios de salud. Así mismo, apuntan al uso eficiente de los recursos disponibles, exploran nuevas fuentes de financiación ante escenarios de incertidumbre económica y promueven la implementación de sistemas de información unificados como un medio para mejorar la atención en salud.
Simultáneamente, los proyectos que cursan en los parlamentos de la región comparten la preocupación fundamental de asegurar el acceso universal a los servicios sanitarios y promover la equidad, un objetivo de gran relevancia en América Latina. También ponen un énfasis especial en el desarrollo de la atención primaria como eje transversal de los sistemas y resaltan la relevancia de enfoques que privilegien la promoción de la salud y la prevención de la enfermedad.
No obstante, es fundamental que la búsqueda de estos objetivos, alineados con la misión de cualquier sistema de salud, no conduzca a transformaciones que menoscaben los logros ya obtenidos o generen dificultades adicionales. Es esencial que las iniciativas se respalden con evidencia sólida y se tramiten con pleno reconocimiento del delicado equilibrio que rige los sistemas de salud. Esto implica mantener un diálogo constante entre todos los actores involucrados y buscar consensos y estrategias de coordinación orientadas a garantizar el funcionamiento y el rendimiento adecuado de sistemas de salud extremadamente complejos.

by INNOS | Oct 31, 2023 | Blog, Noticias
Desde hace dos años el Instituto de Innovación y Prospectiva en Salud INNOS, decidió hacer una búsqueda de los principales avances, logros y desafíos de la innovación en el campo de la salud, de forma que este panorama sea un insumo para identificar activos y potencialidades; a partir del reconocimiento de los tres motores principales de la mejora en la salud de las naciones: el crecimiento económico, el desempeño del sistema de salud y la generación y adopción de innovaciones en salud.
En 2022 presentamos la primera versión del Panorama de Innovación en Salud PINNOS. En este año 2023 hemos avanzado en una nueva presentación del Panorama, tomando como base los hallazgos y los análisis del año anterior y mejorando igualmente las fuentes de información, las técnicas de análisis a partir de indicadores y recopilados de bases de datos complementarias.
Por ejemplo, para la evaluación de los niveles de madurez del ecosistema utilizamos el modelo EIT Health InnoStars 2023. De igual manera, utilizamos el modelo TRL para las innovaciones basadas en I+D y para la innovación basada en tecnologías se aplicó el modelo de madurez de Innovación Digital en Salud DHO-MM.
En el campo de la innovación social decidimos utilizar el modelo de madurez MIS-SM, mientas que para evaluar la gestión de innovación en organizaciones optamos por varios modelos: el de madurez del cliente CRL, el de madurez del negocio FRL, el de madurez para la financiación FRL y el modelo de madurez de propiedad intelectual IPRL. Todos los procedimientos están detallados para consulta en los anexos técnicos del reporte completo, que se pueden encontrar en Reporte PINNOS 2023
Mediante el uso de una gran fuente primaria: la encuesta PINNOS 2023 se identificaron 191 organizaciones. De ellas 16 pertenecen al sector pública, 143 al sector privado, 10 se reportaron como organizaciones mixtas y 22 como pertenecientes a la sociedad civil. Cada una de estas organizaciones reportaron en la encuesta cuáles roles desempeñan actualmente dentro del ecosistema de innovación. Una buena parte de estas organizaciones cumplen más de un rol de los que se observan a continuación: (Figura 1)
Figura 1: Roles dentro de un ecosistema de innovación.
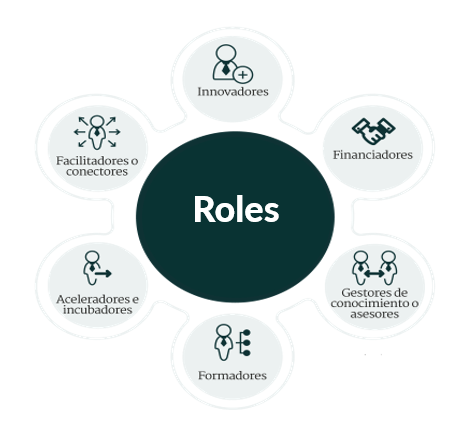
Estas organizaciones son diversas, heterogéneas y complementarias. Encontramos IPS, Gremios, asociaciones de pacientes, Centros de investigación, EAPB, Universidades y organizaciones comunitarias, entre otras.
Los demás resultados de la encuesta PINNOS 2023 también están disponibles en el documento: Reporte PINNOS 2023
De igual forma, esta fuente primaria se complementó para su análisis con fuentes secundarias de amplio reconocimiento en el medio. Estas fuentes fueron:
- DNP, Superintendencia de Industria y Comercio, INNpulsa, MinCiencias, OCyT, Plataforma Nacional de Datos Abiertos de Colombia, MinSalud y MEN.
Con los resultados de este reporte, nos acercamos a la construcción de una panorámica cada vez más amplia e incluyente de la innovación en el sector de la salud en el país.
¿Para qué innovamos?
En el mundo actual, la innovación en salud se ha convertido en un elemento indispensable para garantizar la eficiencia de los sistemas de salud y para promover el bienestar y la calidad de vida de las comunidades. El Reporte del Panorama del Ecosistema de Innovación en Salud en Colombia 2023 (PINNOS 2023), publicado por INNOS, ofrece un panorama amplio de las contribuciones más significativas que en materia de innovación se han desarrollado en Colombia durante este año.
En primer lugar, hay que tener en cuenta que innovar permite desarrollar un ecosistema de innovación en salud maduro y dinámico. Este ecosistema es fundamental para incrementar la eficiencia de los sistemas de salud y garantizar que los ciudadanos reciban atención médica de calidad. La innovación impulsa la transformación de los sistemas de salud, y conduce a mejoras en la manera en que se diagnostican, tratan y gestionan los desafíos de salud en Colombia.
Además, innovamos para abordar los retos de salud actuales y futuros. El Reporte PINNOS 2023 resalta la importancia de promover y respaldar la investigación y el desarrollo de soluciones innovadoras que se centren en problemáticas relevantes, como las enfermedades no transmisibles, la salud mental y la salud sexual y reproductiva. En ese sentido, la innovación es un medio para solucionar problemas y mejorar la calidad de vida de las personas.
La innovación también constituye una herramienta para identificar y superar los desafíos técnicos, de conocimiento, de articulación, coherencia y políticos que afectan los sistema de salud alrededor del mundo. Al proponer estrategias para abordar estos desafíos, la innovación se convierte en un generador de cambio, permitiendo que el sistema de salud se fortalezca y se adapte a las necesidades cambiantes de la sociedad.
Otro punto crucial es que innovamos para fomentar la coherencia y la priorización del bienestar colectivo en la formulación de políticas de salud. El Reporte enfatiza la necesidad de que los planes, las metodologías, el análisis de la información y la entrega de informes se armonicen, asegurando que las políticas de salud estén alineadas con el objetivo fundamental de mejorar la salud de la población.
La innovación también contribuye a mejorar los resultados de la atención médica. La tecnología y las plataformas digitales permiten la prevención, el diagnóstico y el tratamiento de enfermedades de manera más efectiva y accesible. La telemedicina, por ejemplo, supera barreras geográficas y brinda atención a comunidades remotas, lo que se traduce en una atención médica más equitativa y eficaz.
En conclusión, innovamos en el ámbito de la salud para construir un sistema más eficiente, para abordar desafíos de salud apremiantes, para fortalecer el sistema de salud, priorizando el bienestar colectivo en la formulación de políticas y mejorando la atención médica. Si quieres conocer más, consulta el documento completo del Reporte PINNOS 2023.

by INNOS | Oct 31, 2023 | Blog, Blog Electoral, Noticias
El pasado 29 de octubre el país eligió nuevos gobernadores, alcaldes, diputados, concejales y miembros de Juntas Administradoras Locales. Para muchos el resultado puede interpretarse como un mensaje claro de rechazo a las políticas nacionales que el presidente Gustavo Petro y su equipo de gobierno vienen proponiendo desde agosto del año pasado. El partido del presidente no ganó en alcaldías y gobernaciones de ciudades principales ni de departamentos grandes. Los triunfos más llamativos de opositores al partido de gobierno son los de Galán, Gutiérrez, Eder y Char en las alcaldías de las 4 principales ciudades del país.
¿Cuáles son los posibles efectos de estos resultados sobre el trámite de las principales reformas que ha emprendido el gobierno en el legislativo? La respuesta no es simple ni tampoco obvia. Una primera posibilidad es que, en efecto, el precario respaldo hacia los candidatos del Pacto Histórico signifique un debilitamiento del poder del gobierno para conseguir las mayorías necesarias en Cámara y Senado, que le permitan seguir adelante con su agenda legislativa con la que pretende modificar asuntos tan profundos y relevantes como la salud, el empleo y las pensiones. Recordemos en todo caso, que el gobierno ha contado con respaldo a estas iniciativas, específicamente a la reforma a la salud, de otros partidos políticos para que continúen su avance hasta el momento. Si esta primera posibilidad se materializa, estaríamos ante una posible tendencia hacia la reformulación o incluso, el retiro de algunas de estas iniciativas, porque podrían convertirse en inviables en su discusión y dejarían con muy bajas probabilidades su aprobación.
Pero también podría darse un escenario en el que el gobierno, sin renunciar a sus propósitos reformistas, se abra mucho más al diálogo y al consenso, y de esta manera, reorganice sus proyectos de Ley para que recojan las posturas críticas que se han hecho visibles durante lo corrido de su primer año en el poder y que, especialmente para el caso de la reforma a la salud, han puesto sobre la mesa muchas opiniones contrarias que una y otra vez han llamado no solo a cambiar lo que se pretende con el proyecto sino también, han solicitado su retiro del trámite que cursa actualmente en la Cámara de Representantes. Esta posibilidad daría pie a que la reforma a la salud tenga un segundo aire, si es que logra reconstruirse a partir de los consensos con los demás sectores y consigue recoger las críticas que permanentemente ha recibido.
Un tercer escenario sería el más inconveniente de todos, porque supondría un giro contrario a la apertura y al consenso. En esta situación hipotética, el gobierno se encerraría y sería más radical e impositivo en el avance de sus reformas, cerrando todavía más la puerta al diálogo y a la concertación. De esta forma, haría ver sus propósitos como un mandato popular que está siendo atacado por la oposición y por las fuerzas que no quieren ver materializados los cambios con los que ganó la presidencia el año pasado. Sería esta una ruta tortuosa y lamentable, que además afectaría profundamente al país y la gobernabilidad, así como la gobernanza del actual presidente y su equipo.
Vienen días y semanas de reflexiones para el gobierno en las que no debemos olvidar que, en lo concerniente al sector salud, ya hay alertas que atender y procesos que no dan espera porque muchas situaciones que vienen ocurriendo podrían tener también efectos a largo plazo en la sostenibilidad del sistema de salud y en los indicadores de acceso, oportunidad y calidad de la atención. Desde luego el llamado sigue siendo al diálogo y al fortalecimiento de los procesos democráticos, participativos y de construcción de consensos para el beneficio común y para que se avance positivamente en resolver las dificultades del sistema de salud, partiendo de los logros que se han conseguido y enfocando los esfuerzos en superar las situaciones adversas que vive hoy el sistema.

by INNOS | Oct 31, 2023 | Blog, Blog Electoral, Noticias
En el marco del debate sobre la reforma a la salud en la Cámara de Representantes, la subcomisión accidental conformada para revisar el texto del proyecto entregó su informe final el pasado 3 de octubre. En este escenario, la Asociación Colombiana de Empresas de Medicina Integral (ACEMI), que representa a las 11 EPS más importantes del país, ha expresado sus preocupaciones por la falta de acuerdos esenciales, en particular, en relación con los roles y responsabilidades de las aseguradoras dentro del nuevo sistema de salud propuesto en el proyecto de ley. Además, ACEMI llamó la atención sobre las dificultades financieras que actualmente enfrentan las aseguradoras agremiadas, principalmente debido a la insuficiencia de los recursos de la UPC.
Las inquietudes planteadas por ACEMI en relación con el proyecto de reforma se centran en dos cuestiones principales: en primer lugar, la falta de una definición sobre quién debe asumir la responsabilidad en la gestión del riesgo en salud y el riesgo financiero; y, en segundo lugar, la eliminación del principio de libre elección.
Según ACEMI, el proyecto de ley carece de una definición clara acerca de quién asumirá la responsabilidad de guiar al usuario de manera integral a lo largo de todo su proceso de atención, lo que podría generar obstáculos en términos de oportunidad y acceso a los servicios de salud. Además, no se ofrece una descripción precisa de cómo se configurarán las redes de servicios y los mecanismos de referencia y contrarreferencia, lo que podría complicar la transición del usuario desde el primer nivel de atención hacia los servicios especializados.
Adicionalmente, ACEMI subraya que el proyecto de ley no define de manera precisa la función de compra de servicios, lo que acarrea un potencial riesgo de desbordamiento en el gasto en salud y, como consecuencia, el agotamiento temprano de los recursos disponibles. Este escenario, indudablemente, daría lugar a interrupciones en la prestación de servicios, ya que los prestadores -las IPS- dejarían de recibir los pagos oportunamente. Para ACEMI, la falta de claridad en la gestión del riesgo financiero podría resultar contraproducente para el sistema, ya que no se establecerían mecanismos adecuados para controlar el gasto en salud.
Por último, el gremio destacó que la implementación del enfoque de adscripción territorial a través de los Centros de Atención Primaria en Salud (CAPS) suprimiría el principio de libre elección que actualmente caracteriza al sistema de salud. Esto conllevaría a que las EPS, o las Gestoras de Vida y Salud, como se propone en el proyecto de ley, se vean obligadas a operar exclusivamente en los territorios designados por el gobierno.
Ante este escenario, las EPS asociadas en ACEMI han presentado una propuesta al gobierno nacional con el objetivo de crear un nuevo escenario para ser considerado en la discusión que se reanudará la próxima semana en la Cámara de Representantes.
En esta propuesta, el gremio de las aseguradoras sugiere una transformación en el papel de las EPS, que podrían evolucionar en Gestoras de Salud y Vida, conforme a lo propuesto en el proyecto de reforma. Bajo esta reconfiguración, las Gestoras asumirían la responsabilidad de la gestión del riesgo en salud, mientras que la gestión del riesgo financiero sería delegada al gobierno a través de la ADRES. En este escenario, las Gestoras tendrían la tarea de representar y guiar al usuario a lo largo de su ruta de atención, incluyendo la configuración de redes de servicios, aunque sin la administración de los recursos financieros. Por otro lado, la ADRES se encargaría de desembolsar los recursos a los prestadores organizados en las redes establecidas por las Gestoras, asumiendo el riesgo financiero correspondiente a esta operación y reconociendo a las Gestoras un porcentaje por su tarea.
Sin embargo, este escenario todavía plantea algunos interrogantes que deberían ser abordados en la discusión que se avecina en el congreso. En primer lugar, no está claro quién asumiría la responsabilidad de la compra de servicios, que es muy diferente de simplemente pagar la atención médica con los fondos mancomunados. Vale la pena recordar que la compra de servicios implica un enfoque más activo, que involucra la selección de proveedores habilitados, la adquisición de servicios costo-efectivos, el establecimiento de mecanismos de pago que fomenten el uso adecuado de recursos limitados, y la negociación de acuerdos. En este contexto, surge la pregunta de si la ADRES también asumiría esta función o si se limitaría a ser el pagador de los servicios prestados.
Otro aspecto que aún no está claro es si se mantendría el principio de libre elección para los usuarios. En otras palabras, si bajo el modelo de Gestoras, los usuarios podrían elegir a cuál afiliarse. Se ha mencionado que, según el modelo propuesto en la reforma, el primer nivel de atención funcionaría bajo el sistema de adscripción territorial y se financiaría la oferta, mientras que la atención especializada estaría a cargo de las Gestoras. La propuesta de ACEMI sugiere que las Gestoras se harían cargo de toda la ruta de atención, lo que cuestiona la idea de adscripción territorial contenida en el proyecto de ley.
De todas formas, es fundamental prestar atención a la discusión que comenzará en el congreso la esta semana y abordar las conversaciones relacionadas con las dificultades financieras derivadas de la insuficiencia de la UPC. Es importante comprender que cualquier cambio debe realizarse teniendo en cuenta la complejidad de los sistemas de salud y su frágil equilibrio. De lo contrario, el más perjudicado sería el usuario que busca una atención en salud oportuna, integral y de calidad.
Autor: Santiago Galvis- INNOS

by INNOS | Oct 24, 2023 | Blog, Noticias
Bogotá, octubre de 2023 – El Instituto de Prospectiva e Innovación en Salud (INNOS) en colaboración con la Asociación de Laboratorios Farmacéuticos de Investigación y Desarrollo (AFIDRO), la Universidad El Bosque, y con apoyo de Pfizer, Janssen, Roche, Novartis y Astrazeneca, presentó el informe Anual de Innovación en Salud en Colombia (PINNOS), con el cual se busca reconocer, entender y visibilizar las innovaciones con impacto en el sector salud generadas por los actores del ecosistema. La iniciativa visibiliza tendencias, madurez, áreas de oportunidad y retos de quiénes impulsan y apoyan las innovaciones en salud en el país.
El estudio permitió también evaluar el nivel de madurez del Ecosistema de Innovación en Salud de Colombia, y se determinó como “funcional” debido a su enfoque centrado en el paciente y sus sólidos cimientos para la adopción e implementación de tecnologías innovadoras en la atención médica.
En el reporte, participaron 190 soluciones innovadoras centradas en metodologías, protocolos y manuales; desarrollo de software y tecnología, entre otros. Durante el evento se entregaron 11 reconocimientos a innovaciones como Pazsalud, Barco Hospital, Trepsi, entre otros. En categorías como innovación social e innovación que promueve el desarrollo productivo. Y se resaltaron 4 menciones honorificas a entidades como la SIC, La secretaria de salud distrital, Indigo y Clinica CES, por sus aportes al ecosistema de innovación.
Según Carlos Felipe Escobar Roa, Director de INNOS, “El ecosistema sigue siendo robusto, con participación de todos los actores, con instituciones que representan todos los roles que necesitamos para generar, dinamizar y adoptar la innovación sanitaria. Con equipos trabajando en las grandes ciudades pero también en y para las regiones. El ecosistema requiere tener más reconocimiento e impulso. Las soluciones a muchos de los desafíos que aún tiene el país en materia de salud están muchas ya construidas, en espera de ser encontradas, valoradas, escaladas y transferidas a otras regiones e instituciones. En particular hoy el ecosistema necesita señales claras de prioridades, necesita que se articules y armonicen las iniciativas que se vienen gestando como la Política de Reindustrialización de Salud, la Misión de Soberanía Sanitaria, el programa de Ecosistemas Digitales en Salud de MinTIC, el Ecosistema de Emprendimiento CEmprende y la Reforma a la Salud entre otras. Señales claras, articulación e iniciativas, seguramente traería también mejores fuentes de financiamiento. Pero también requiere el ecosistema consolidar las condiciones de largo plazo. Hacer de Colombia un país más atractivo para invertir en investigación, innovación, transferencia tecnológica, de conocimiento y para el impulso a nuestros emprendedores, sean ellos de base tecnológica, cientíca o social.”.
Asimismo, se resaltaron los numerosos desafíos que enfrenta la innovación en el país, entre los que se destacan la necesidad de promover la colaboración entre actores estratégicos, mayor seguridad jurídica, protección de la propiedad intelectual, incrementar la inversión en investigación y desarrollo y reforzar la capacitación de los profesionales de la salud. Todo esto con el objetivo de mejorar la atención médica y contribuir a la calidad de vida de la población.
Dentro de las recomendaciones que da el reporte para mejorar la innovación en salud en el país, se resaltan:
- Consolidar un entorno regulador y legal que fomente la innovación y evite barreras innecesarias, proteja la propiedad intelectual y garantice la seguridad y la eficacia de las soluciones de salud.
- Inversión en investigación y desarrollo, capacitación y formación de profesionales de la salud para impulsar la innovación.
- Participación y colaboración de comunidades, actores locales e internacionales para abordar desafíos globales en el sector salud.
- Políticas de innovación en salud que promuevan la participación de diversos actores
- Establecimiento de indicadores de seguimiento y evaluación para medir el progreso y el impacto de las iniciativas de innovación
- Fortalecimiento y creación de redes de colaboración multiactor
Para María Clara Escobar, presidenta ejecutiva de AFIDRO, este reporte es un gran logro que muestra el potencial excepcional que tiene la innovación en el país. “La innovación de la industria farmacéutica es sumamente importante para la sociedad, por eso hacemos un llamado especial a que se reconozca la necesidad de propiciar escenarios en los que se respeten los derechos de propiedad intelectual y se propicie un entorno de certeza jurídica y predictibilidad, pues solo así funcionara el ecosistema de la innovación”.
Es fundamental continuar promoviendo y apoyando la investigación y el desarrollo de nuevas soluciones para abordar los desafíos actuales y futuros.
Reviva el evento de lanzamiento en el siguiente enlace: https://www.youtube.com/watch?v=5ACQgL_In9o
Consulte el Informe PINNOS 2023 completo en: https://pinnos.co/wp-content/uploads/2023/10/Reporte_PINNOS_2023.pdf